Холестерин - загадка современной науки. О нем написаны тонны научной литературы. Загадочности поубавилось, но проблемы, связанные с холестерином, остались. Они представляют опасность не только для малоподвижных обывателей, но и для людей, ведущих активный образ жизни, особенно спортсменов. Именно поэтому данная тема представляется нам актуальной и требующей детального рассмотрения.
ИСТОРИЯ
Особое внимание к холестерину было привлечено тогда, когда обнаружилось, что большая часть населения планеты в той или иной степени больна атеросклерозом (поражением сосудов в результате отложения в них холестерина).
Как ни странно, толчком к изучению атеросклероза и, соответственно, холестерина послужила война между США и Кореей. Все погибшие солдаты США подвергались тщательному патолого-анатомическому исследованию. Каково же было изумление исследователей, когда они обнаружили выраженный атеросклероз артерий сердца у половины солдат в возрасте 20-21 года, причем у некоторых из них сосуды сердца были сужены более чем на 50%.
После опубликования этих материалов в Америке начался "холестериновый бум". Американцы рассудили так: уж если у молодежи атеросклероз развит до такой степени, то что же говорить о людях зрелого возраста? Сразу же обратили внимание на то, что большинство смертей в США связано с этим заболеванием. Была создана и щедро финансировалась "Общенациональная программа США по борьбе с атеросклерозом".
Она включала в себя исследования по биохимии холестерина, создание "рациональной американской диеты" с исключением из пищи жиров, сахара, соли и холестерина. Началась кампания против курения и употребления алкоголя.
Пропаганда высокой физической активности чуть не затмила все остальные виды рекламы. Было разработано множество диетических продуктов без холестерина и лекарств, снижающих его содержание в организме. В результате смертность от сердечно-сосудистых заболеваний, вызванных атеросклерозом, резко поползла вниз. Впоследствии в ряде развитых стран были созданы аналогичные программы.
Однако исследования холестерина и его роли в развитии атеросклероза не были новостью. Еще в начале XX века русские профессора Аничков и Хелатов, проводя исследования на голубях, показали роль холестерина в развитии этого заболевания. Экспериментальный атеросклероз вызывался у голубей с помощью кормления их жирной пищей, богатой холестерином. На основе этих исследований уже тогда были разработаны рекомендации употреблять меньше жирной, содержащей холестерин, пищи. A в идеале - лучше вообще исключить ее из рациона.
Общая картина атеросклероза
Почему холестерин "оказался" таким вредным? На первый взгляд - лишь из-за своей способности откладываться в сосудистой стенке в виде атеросклеротической бляшки. В результате происходит сужение всех без исключения крупных сосудов за счет утолщения их стенок. Ухудшается кровоснабжение жизненно важных органов, что приводит к нарушениям не только кислородного, энергетического обмена, но также и к расстройству трофики (ухудшается приток пластического материала). Сужение крупных сосудов - одна из основных причин старения организма.
В нашей стране от болезней, вызванных атеросклерозом, умирает более 50% людей в возрасте старше 30 лет. Атеросклеротический процесс сейчас начинается еще в младенческом возрасте. Даже у грудных детей в крупных сосудах периодически появляются мягкие холестериновые бляшки, которые, однако, быстро рассасываются, т.к. в этом возрасте кровь содержит много факторов, удаляющих холестерин из сосудистой стенки.
Начиная примерно с 17-летнего возраста, очищение крупных сосудов от холестерина замедляется, и уже к 20 годам многие молодые люди приобретают устойчивые жесткие бляшки. Они ничем себя не проявляют, но факт столь раннего развития атеросклеротических изменений заставляет задуматься о том, что профилактика атеросклероза должна начинаться задолго до того, как начнется старение организма. В тех странах, где действуют общенациональные программы по борьбе с атеросклерозом, его профилактика начинается практически с самого рождения.
Молочные смеси и их заменители для кормления грудных младенцев не содержат холестерина, животных жиров и натурального сахара, зато обогащены фосфолипидами и витаминами, улучшающими холестериновый обмен.
Внешние признаки заболевания - боли, нарушение функционирования органов - начинают проявляться лишь тогда, когда просвет сосуда закрыт на 75%. Такому человеку врач ставит диагноз атеросклеротического поражения того или иного органа 1 стадии, хотя на самом деле мы имеем дело с далеко уже зашедшим и запущенным процессом. Чем больше орган потребляет кислорода, тем сильнее сказывается на его работе возрастной атеросклероз. Наибольшей потребностью в кислороде отличаются головной мозг, сердце, почки, мышцы нижних конечностей. Поэтому они страдают от сужения сосудов в первую очередь.
Сосуды других органов также сужаются, но их потребности в кислороде не настолько велики, и клинические симптомы проявляются позднее.
ПОСЛЕДСТВИЯ АТЕРОСКЛЕРОЗА
Атеросклероз сосудов сердца может вызвать много различных заболеваний. Самое частое из них - стенокардия. Это заболевание характеризуется болями в сердце, которые усиливаются при физических нагрузках. Во время физической деятельности повышается потребность в кислороде и питательных веществах. Боль - это результат негативных биохимических изменений в мышце сердца, которая возникает из-за уменьшения ее кровоснабжения. Склеротированный сосуд подвержен спазмам, а каждый спазм (как результат нервно-психического напряжения) вызывает возникновение сердечного приступа.
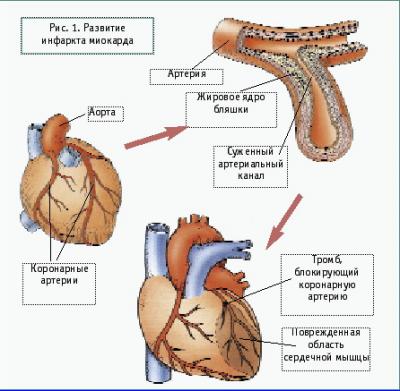
Сильный и длительный сердечный приступ может привести к инфаркту миокарда (сердечной мышцы) - омертвлению ее части.
Инфаркты бывают разные: большие и маленькие, глубокие и поверхностные, расположенные в разных частях сердечной мышцы. Но суть их одна: омертвление участка сердечной мышцы. Иногда такой омертвевший участок оказывается настолько большим, что происходит разрыв сердечной мышцы и остановка сердца. "Разрыв сердца" - это, к сожалению, не эффектное выражение, а вполне реальное явление.
Инфаркт сердечной мышцы может случиться не только из-за сильного спазма склеротированного сосуда, но также из-за тромбоза. По целому ряду причин свертываемость крови при атеросклерозе повышена. В местах наименьший скорости тока крови на стенке сосуда образуется тромб, застывший сгусток из плазмы крови. Он может раствориться, а может оторваться и начать путешествовать с током крови.
Поскольку любой сосуд постепенно сужается, то рано или поздно тромб должен остановиться и закупорить сосуд. Это происходит, как правило, на развилке сосуда. Тогда и возникает инфаркт той области, которая кровоснабжается из данного сосуда. Резкая закупорка крупного сосуда большим тромбом может привести к тому, что сердце остановится раньше, чем успеет развиться инфаркт. Такой печальный исход называют внезапной смертью.
Стенокардия, инфаркт, внезапная смерть, всевозможные нарушения сердечного ритма - все эти заболевания объединяются под общим названием: "Ишемическая болезнь сердца" (ИБС). Под термином ИБС мы понимаем целую группу заболеваний, связанных с атеросклерозом коронарных сосудов, питающих сердечную мышцу.
Постепенное атеросклеротическое поражение сосудов, питающих головной мозг, приводит к развитию самых различных симптомов: ухудшаются память, зрение, слух, снижаются интеллектуальные способности. Все это указывает на развитие церебрального (мозгового) атеросклероза. Если же возникнет резкий спазм склеротированного сосуда или его закупорка тромбом, то развивается стойкое нарушение мозгового кровообращения, называемое "инсультом", которое приводит к гибели определенной части мозговых клеток. Поэтому после него остаются: стойкие нарушения двигательной сферы - параличи и т.д.; нарушения речи; расстройства психической деятельности. Все зависит от локализации инсульта. Общим является только то, что все эти нарушения очень редко бывают обратимыми.
Атеросклеротическое сужение сосудов нижних конечностей приводит к развитию перемежающейся хромоты, при которой в ответ на физическую нагрузку появляются боли в конечностях и невозможность ходить. Боль при ходьбе - результат неспособности судов удовлетворить потребность мышц в кислороде. Первым симптомом облитерирующего атеросклероза нижних конечностей бывает их зябкость. У мужчин с атеросклеротическим поражением сосудов нижних конечностей развивается импотенция. Атеросклеротическим процессом поражаются прежде всего бедренные артерии нижних конечностей, а именно от них отходят ветви кровоснабжающие половые органы.
Примечателен тот факт, что импотенция развивается гораздо раньше, чем начнет проявлять себя атеросклероз бедренных артерий. Из-за ухудшения кровоснабжения кожи часто появляются трофические язвы на нижних конечностях, которые отличаются особенно упорным течением и редко проходят.
Одним из проявлений облитерирующего атеросклероза также является утолщение ногтей, вызванное особого рода грибками. При нарушении сосудистого питания нижних конечностей происходит естественное снижение иммунитета, что и приводит к развитию грибковых заболевания (как следствие - утолщение ногтей). У курильщиков (как активных, так и пассивных) перемежающаяся хромота развивается намного раньше, чем у обычных людей, поскольку никотин опосредованно вызывает спазм сосудов.
Формы существования холестерина в крови
Холестерин крови существует в нескольких различных по своему строению формах. Все они объединены одним общим название- липопротеиды, т.е. соединение липидов (и холестерина) с белковой молекулой. Синтез липопротеидов плазмы крови происходит в печени. Холестерин, который попадает в организм с пищей полностью усваивается, однако это приводит к увеличению синтеза в печени собственного холестерина.
Липопротеиды плазмы крови содержат нейтральный жир, эфиры холестерина, фосфолипиды, белок и свободный холестерин.
Существуют несколько основных разновидностей липопротеидов. Все они различаются своими размерами. Самые крупные из них хиломикроны, далее следуют пре-бета-липопротеиды (липопротеиды очень низкой плотности (ЛПОНП)), бета-липопротеиды (липопротеиды низкой плотности (ЛЛНП)) и самые маленькие - альфа-липопротеиды (липопротеиды высокой плотности (ЛПВП)). Хиломикроны не могут проникнуть в сосудистую стенку из-за больших размеров. А вот пре-бета-липопротеиды и альфа липопротеиды размером помельче и в сосудистую стенку проникают легко. Из них-то и формируется на начальном этапе атеросклеротическая бляшка. Альфа-липопротеиды настолько малы, что легко проникают в сосудистую стенку и столь же легко "выскакивают" из нее обратно в кровоток. Причем, выскакивая из сосудистой стенки, альфа-липопротеиды "выбивают" оттуда час бета-липопротеидов и пре-бета-липопротеидов, а также захватывают с собой часть уже отложившегося в сосудистой стенке холестерина и уносят его с собой в печень.
Другими словами, существует "вредный" холестерин (бета и пре-бета-липопротеиды) и "полезный" холестерин (альфа-липопротеиды). Сам по себе показатель уровня холестерин; в крови малоинформативен и не может сказать, идет активное формирование атеросклеротических бляшек или нет. Возможен выраженный атеросклероз при низких цифрах и маловыраженный - при высоких. Все зависит от соотношения липопротеидов высокой и низкой плотности. Их определяют отдельно и уже тогда получают объективную картину.
МЕХАНИЗМ ФОРМИРОВАНИЯ АТЕРОСКЛЕРОТИЧЕСКОЙ БЛЯШКИ
Исследования последних лет показали, что сами по себе бета-липопротеиды и пре-бета-липопротеиды не могут сформировать атеросклеротическую бляшку. Для этого они должны сначала подвергнуться процессу перекисного окисления под действием свободных радикалов, и в результате образуются высокотоксичные продукты. Попав в артериальную стенку, они захватываются макрофагами - одноклеточными образованиями, которые, подобно амебам, мигрируют по всему организму, пожирая все чужеродное. Макрофаги, захватывая огромное количество липопротеидов низкой и очень низкой плотности, гибнут из-за невозможности их "усвоить", и весь холестерин изливается в сосудистую стенку, образуя мягкую холестериновую бляшку.
Такая бляшка не является, строго говоря, образованием стационарным. В ней существует постоянный ток липопротеидов внутрь и наружу. На этой стадии (например, при голодании, росте индекса альфа/бета липопротеидов, очищении крови от больших количеств холестерина и т.д.) мягкая бляшка еще способна к уменьшению и даже к полному рассасыванию. Однако на определенном этапе ее существования в ней начинают накапливаться соли кальция, и она в конце концов становится твердой, как камень. Происходит так называемый кальциноз бляшки.
Твердая кальцинированная бляшка вызывает раздражение сосудистой стенки, которая начинает утолщаться, образуя вокруг кальцинозной бляшки фиброзную оболочку. Этим самым сосуд как бы "отделяет" себя от бляшки. В результате происходит резкое сужение просвета сосуда с нарушением кровообращения.
Для чего нужен холестерин?
Если холестерин вызывает развитие в организме такого тяжелого возрастного заболевания, как атеросклероз, то зачем он вообще нужен? Не для того же, в самом деле, чтобы человек мог со временем заболеть и умереть? Ответ очень прост: холестерин необходим организму. Все липопротеиды (а также хиломикроны) крови содержат в общей сложности не более 10% холестерина, а остальные 90% находятся в тканях.
Холестерин - это основа клеточных мембран. Именно на "холестериновом каркасе" держатся все остальные их компоненты. Он совершенно необходим для деления клеток в качестве строительного материала. Особенно важен холестерин для растущего детского организма, когда идет интенсивное деление клеток. Синтез холестерина обусловлен генетически, без него организм не мог бы существовать, расти и развиваться. Однако после того, как рост закончен и клетки уже не делятся так интенсивно, холестерин продолжает синтезироваться печенью в прежних размерах. Избыток его начинает накапливаться в клеточных мембранах и в сосудистой стенке. Это накопление холестерина в организме называется "холестеринозом".
Атеросклероз - всего лишь одно из частных проявлений холестериноза. 90% холестерина накапливается в тканях организма и лишь 10% -в сосудистой стенке. Примечательно то, что мозговая ткань содержит около 30% всего тканевого холестерина. Один и тот же механизм - генетически обусловленный синтез холестерина в печени - обеспечивает сначала рост и развитие организма, а затем его угасание и гибель. Старение клеточных мембран обусловлено в основном накоплением в них холестерина.
Проницаемость мембран снижается, а в результате уменьшается их чувствительность к гормонам и биологически активным веществам. Накопление холестерина в мембране эритроцита ухудшает процесс переноса кислорода и забора углекислого газа из тканей. Накопление холестерина в лимфоцитах приводит к снижению иммунитета и т.д. Это медленный процесс умирания, когда постепенно выключаются из жизни определенные клеточные группы.
Откуда берется о организме холестерин?
Во-первых, он поступает в организм с пищей через желудочно-кишечный тракт. Считается, что в среднем человек потребляет с различными продуктами 0,5 г холестерина в день.
Во-вторых, холестерин синтезируется в самом организме. Все клетки, кроме эритроцитов, обладают способностью синтезировать холестерин, однако, основная его масса (80%) поступает из печени. В день организм среднего человека синтезирует 1 г холестерина. Как видим, самая большая доля холестерина (800 мг) синтезируется в печени, меньшая часть (500 мг) поступает с пищей и еще меньшая (200 мг) синтезируется клетками организма.
Куда расходуется в организме холестерин?
Часть холестеринового фонда в организме постоянно окисляется, преобразуясь в различного рода стероидные соединения. Основной путь окисления холестерина - образование желчных кислот. На эти цели уходит от 60 до 80% ежедневно образующегося в организме холестерина.
Второй путь - образование стероидных гормонов (половые гормоны, гормоны коры надпочечников и др.). На эти цели уходит, всего 2-4% холестерина, образующегося в организме.
Третий путь - образование в коже витамина ДЗ под действием, ультрафиолетовых лучей.
Еще одним производным холестерина является холестанол. Его роль в организме пока еще не выяснена. Известно лишь, что он активно накапливается в надпочечниках и составляет 16% от всех находящихся там стероидов. С мочой у человека выделяется около 1 мг холестерина в сутки, а со слущивающимся эпителием кожи теряется до 100 мг/сут.
ПРЕДУПРЕЖДЕНИЕ И ЛЕЧЕНИЕ АТЕРОСКЛЕРОЗА (холестериноза)
Как видим, продолжительность и качество нашей жизни во многом зависят от того, насколько активно происходит накопление в организме холестерина. Поскольку синтез холестерина в организме детерминирован генетически, полностью прекратить его мы не можем. Да это и не нужно, учитывая ту роль, которую он играет в построении клеточных мембран. От количества холестерина в мембране в известной степени зависит "прочность" клетки, ее способность к выживанию. При повышении температуры, стрессовых факторах, некоторых видах химического воздействия холестерин плазмы крови устремляется в клетки, чтобы сделать их структуру более жизнеспособной.
С помощью генной инженерии можно подавить ген, ответственный за синтез холестерина вообще. Однако организм тогда просто не сможет существовать. Из чего будут строиться клеточные мембраны? Откуда возьмется желчь, столь необходимая нам для пищеварения? Откуда возьмутся половые и кортикостероидные гормоны - продукты превращения холестерина, витамин ДЗ?
Речь должна идти не о тотальном уничтожении холестерина как какого-то ужасного монстра, вызывающего смерть, а об управлении холестериновым обменом в организме. Нужно научиться управлять этим обменом таким образом, чтобы его побочные действия (атеросклероз) развивались как можно медленнее, что продлит нашу жизнь и улучшит ее качество. Теперь рассмотрим некоторые способы регулирования холестеринового обмена.
ДИЕТИЧЕСКИЕ РЕКОМЕНДАЦИИ (холестерин пищи)
Поскольку "средний" человек получает в день с пищей 0,5 г холестерина, то неплохо было бы это количество уменьшить, а в идеале - свести к нулю. У животных, в частности у собак, поступление холестерина с пищей извне полностью блокирует процесс синтеза собственного холестерина в печени. У человека этот механизм, к сожалению, не срабатывает и "съедаемый" им холестерин является вполне весомой добавкой к вновь синтезируемому.
Доказано, что полное исключение холестерина из диеты приводит к снижению его содержания в плазме крови на 24%. Очевидно, в первую очередь необходимо исключить из диеты те продукты, которые содержат максимальное количество холестерина. Холестерин - привилегия животных продуктов. Наибольшим количеством холестерина отличаются икра и мозги (до 2 г холестерина на 100 г веса продукта). За ними идут яйца (холестерин содержится только в желтке - до 1,4 г на 100 г). Следом сыр голландский (0,52 г на 100 г), скумбрия тихоокеанская (0,36 г на 100 г), почки говяжьи (0,37 г), печень говяжья (0,27 г на 100 г), масло сливочное (до 240 мг, в зависимости от сорта), жир свиной (до 90 мг).
Низким содержанием холестерина отличаются все виды мяса: курица (в среднем 80 мг на 100 г; по-разному в разных частях), свинина (до 70 мг), говядина (70 мг), баранина (70 мг), телятин (60 мг), творог жирный (60 мг), творог нежирный (40 мг), кефир (10 мг), молоко (10 мг).
Особого разговора заслуживает рыба. Большинство видов рыбы содержит от 40 до 16 мг холестерина на 100 г продукта. Однако почти весь жир рыб представлен ненасыщенными и полиненасыщенными жирными кислотами. Эти кислоты сходны по своему составу с растительными маслами. Попадая в организм, они образуют эфиры холестерина и удаляют его из атероматозных бляшек. Следовательно, наиболее "безопасными" в отношении холестерина являются рыбные продукты. Играют также свою роль и антиатерогенные микроэлементы, присутствующие в рыбе, в первую очередь марганец, магний и йод.
Совершенно уникальным продуктом являются соевые бобы. Они содержат большое количество белка и совершенно не содержат холестерина. Промышленность выпускает три вида белковых продуктов из сои: обезжиренную муку (50% белка), соевые концентраты (70-75% белка) и изоляты сои (90-99% белка). Если соевые продукты необезжирены, то они, помимо высокого количества белка, содержат много полиненасыщенных жирных кислот и лецитина (фосфолипиды). Полиненасыщенные жирные кислоты вместе с лецитином связывают холестерин и переносят его в печень, где из него образуется желчь.
Наибольшая средняя продолжительность жизни наблюдается в тех странах, где в пищевом рационе широко представлены соя и продукты моря.
Многим спортсменам высокой квалификации для успешного набора и поддержания мышечной массы необходимо потреблять в пищу большое количество белковых продуктов. При этом в организм попадает избыток животных жиров и холестерина. Избежать этого можно с помощью высокоспециализированных спортивных продуктов питания - "протеинов" различного рода, в которых высокое содержание белка сочетается с полным отсутствием животных жиров и холестерина.
Ограничение потребления животных жиров
Сало, масло сливочное и т.д. содержат холестерина немного, во всяком случае не больше, чем другие продукты животного происхождения. Однако их употребление приводит к тому, что синтез холестерина в печени резко активизируется. Под действием животных жиров активизируется также всасывание пищевого холестерина в кишечнике.
Каждый лишний килограмм массы тела увеличивает количество вновь синтезированного холестерина на 20 мг. Увеличение его синтеза при ожирении вызвано тем, что жирные кислоты, поступая в кровь из подкожно-жировых депо, в процессе спонтанного липолиза подвергаются свободнорадикальному окислению.
Животные жиры могут даже вообще не содержать холестерина, но в любом случае они усиливают синтез собственного холестерина организмом и способствуют проникновению его в атеросклеротическую бляшку.
Полное исключение животных жиров из пищи не приносит абсолютно никакого вреда организму. Человек все равно получает минимальное количество насыщенных жирных кислот из любых животных и растительных продуктов.
ОГРАНИЧЕНИЕ ИЗБЫТКА УГЛЕВОДОВ
Потребление углеводов само по се6е не способно повлиять на холестериновый обмен. Однако при длительном избыточном углеводном питании развивается ожирение (90% подкожного жира имеют "углеводное" происхождение). А излишняя жировая масса, как было сказано выше, оказывает стерогенное действие. Она накапливается, как правило, при употреблении в пищу большого количества легкоусваиваемых углеводов.
УПОТРЕБЛЕНИЕ В ПИЩУ РАСТИТЕЛЬНЫХ МАСЕЛ
Свойство растительных масел оказывать благоприятное действие при атеросклерозе было замечено давно. Растительное масло снижает содержание в крови холестерина и "вымывает" пре-бета- и бета-липопротеиды из мягких атероматозных бляшек. Это обусловлено наличием в их молекулах двойных связей. Чем больше таких связей, тем больше они могут присоединить молекул холестерина и вывести их через печень.
Помимо связывания холестерина, полиненасыщенные жирные кислоты обладают желчегонным действием. А чем больше выводится из печени желчных кислот, тем больше расходуется на эти цели холестерина. Полиненасыщенные жирные кислоты - арахидоновая, линолевая и линоленовая - незаменимые пищевые вещества. Помимо регуляции холестеринового обмена, они принимают участие в построении клеточных мембран (например, 30% жирных кислот митохондрий относятся к ПНЖК), являются источником в организме тканевых гормонов "простагландинов" и других биологически активных веществ. Наиболее активно удаляет из организма холестерин арахидоновая кислота. Ее мало в продуктах, но она может образовываться из линолевой кислоты. Арахидоновая, линолевая и линоленовая кислоты условно объединены под общим названием "Витамин F".
Для лечения атеросклероза из льняного масла получают препарат "Линетол", который содержит смесь олеиновой и линолевой кислот. 30 г растительного масла в сутки - это тот минимум, который необходим человеку для обеспечения себя полиненасыщенными жирными кислотами.
УПОТРЕБЛЕНИЕ ГРУБОВОЛОКНИСТОЙ ПИЩИ
Многие исследования последних лет показали, что растительные волокна обладают выраженным гипохолестеринемическим действием. Под волокнами понимают неперевариваемую часть растительной пищи, состоящую в основном из целлюлозы, гемицеллюлозы, пектина и лигнина. Механизм гипохолестеринемического действия растительных волокон обусловлен тем, что они необратимо связывают желчные кислоты и выводят их с калом. Это, в свою очередь, стимулирует синтез жирных кислот в печени, усиливая окисление холестерина. Много клетчатки (более 1,5 г на 100 г продукта) содержится в таких пищевых продуктах, как отруби пшеничные, малина, фасоль, орехи, финики, клубника, урюк, овсяная крупа, шоколад, изюм, смородина черная, грибы свежие, инжир, черника, смородина белая и красная, клюква, крыжовник, чернослив.
Пектинами богаты фрукты, ягоды и некоторые овощи. Они связывают не только желчные кислоты. В кишечнике пектины впитывают многие токсичные вещества, вплоть до солей тяжелых металлов. Особенную ценность представляет свойство пектинов захватывать токсические продукты брожения и гниения в кишечнике. В присутствии органических кислот и сахара они образуют желе, что используется при производстве джемов, мармелада, пастилы и т.д. Пектинами очень богаты свекла, яблоки, смородина черная (1-1,3 г на 100 г продукта), сливы - 0,9; абрикосы, персики, клубника, клюква, крыжовник - 0,7; капуста белокочанная, морковь, груши, апельсины, виноград, малина - 0,6; картофель, арбуз, лимоны - 0,5; баклажаны, лук репчатый, огурцы, дыни, вишни, черешня, мандарины - 0,4; томаты, тыква - 0,3.
Российская промышленность выпускает уникальный продукт - пищевую метилцеллюлозу (ПМЦ) - водорастворимый, не имеющий вкуса, запаха и энергоценности порошок с эмульгирующими и пенообразующими свойствами. Блюда с включением ПМЦ (кремы из свежих ягод и фруктов, их соков или консервированных пюре, кисели, картофельное пюре и др.) обладают пониженной энергоценностью при хорошей способности к насыщению. Водный раствор ПМЦ частично заменяет сливочное масло и сметану в масляных и сметанных смесях и кремах, что снижает их калорийность. Блюда с ПМЦ используются при необходимости снизить массу тела. Минимальная суточная потребность организма в пищевых волокнах составляет 20-30 г.
ЭССЕНЦИАЛЬНЫЕ ФОСФОЛИПИДЫ
Эссенциальными фосфолипидами богаты бобовые растения и подсолнечник. Чемпионом по содержанию этих веществ является соя, откуда их и получают в большинстве стран. У нас эссенциальные фосфолипиды выделяют из семян подсолнечника.
Фосфолипиды - биологически активные вещества. Они являются одним из основных структурных компонентов биологических мембран. Постоянно курсируя через клеточные мембраны, фосфолипиды так же, как и холестерин, осуществляют ее "текущий ремонт". Интенсивность их значительно повышается при воздействии на клетку экстремальных факторов.
Примечательно, что холестерин, используемый для текущего ремонта клеточной мембраны, транспортируется к месту назначения только в виде комплекса с фосфолипидными молекулами. Наиболее значимые для организма фосфолипиды (фосфатидилхолин, фосфатидилэтаноламин, фосфатидилинозит) объединены под общим названием "лецитин". Помимо лецитина, существуют еще кефалин, сфингомиелин и др.
Фосфолипиды являются прекрасным "растворителем" для холестерина. На этом и основано их применение в лечении атеросклероза. Одна молекула фосфолипида может связать 3 молекулы холестерина и вывести их из организма.
Причем фосфолипиды способны извлекать холестерин как из атеросклеротических бляшек, так и из клеточных мембран в случае холестериноза. При этом фосфолипиды могут воздействовать на атеросклеротический процесс и опосредованно. Попадая в кровь, молекулы фосфолипидов способны соединяться с альфа-липопротеидами. Такой комплекс удаляет из холестериновой бляшки на 50% больше холестерина, чем без фосфолипидной "добавки".
В эксперименте введение адекватных доз фосфолипидов в организм не только приостанавливает развитие атеросклероза, но даже приводит к обратному развитию атеросклеротических бляшек.
Фосфолипиды обладают антиоксидантным действием, что делает их ценным противоопухолевым средством, а также способствует замедлению процесса включения пре-бета и бета-липопротеидов в атеросклеротическую бляшку.
В настоящее время на рынке пищевых добавок предлагается целый ряд продуктов, содержащих фосфолипиды. Особого внимания, с нашей точки зрения, по критерию "качество-цена" заслуживает добавка под названием "Мослецитин". В ее состав входят (на 97 г): фосфатидилхолин (22 г), фосфатидилэтаноламин (20 г), фосфатидилинозит (14 г), полиненасыщенные жирные кислоты (18 г). Комплекс эссенциальных фосфолипидов с полиненасыщенными жирными кислотами делает "Мослецитин" весьма ценной пищевой добавкой.
Фосфолипиды также имеют крайне важное значение для печени, поскольку их содержание в ней чрезвычайно высоко. Практически при любых заболеваниях этого органа фосфолипидные препараты оказываются весьма эффективными.
Примером может служить "Эссенциале", который содержит эссенциальные фосфолипиды сои. Потребность организма в фосфолипидах составляет не менее 5 г в сутки. Организм способен и сам синтезировать их, но эта его способность может лимитироваться недостатком холина, белка и лабильных метильных групп в пищевом рационе. Считается, что все фосфолипиды, попавшие в организм с пищей, полностью расщепляются на свои составные части. Однако выраженное влияние этих веществ, содержащихся в пище, на уровень холестерина свидетельствует о том, что их фрагменты стимулируют синтез эндогенных фосфолипидов, либо непосредственно действуют на холестериновый обмен (как, например, холин).
Медицинская промышленность постоянно выпускает новые фосфолипидные препараты. В Ленинградском НПО "Жиры" начато производство фосфатидилхолина. Сейчас в России созданы два, новых фосфолипидных препарата: "Амфос" и "Экстралип". Последний даже более эффективно предотвращает атеросклероз, чем естественные альфа-липопротеиды.
В спортивной практике препараты из фосфолипидов применяются уже много лет. Укрепляя печень, они способствуют лучшей утилизации молочной кислоты и повышению выносливости. Улучшение работы печени благоприятно сказывается на анаболических процессах и способствует более быстрому восстановлению после объемных физических нагрузок.
Культуристам, тяжелоатлетам и пауэрлифтерам высокой квалификации для достижения и поддержания большой мышечной массы необходимо съедать большое количество белковой пищи, и при этом неизбежно попадание в организм избытка холестерина и животных жиров. Научные исследования показали, что у атлетов тяжелых весовых категорий содержание холестерина в крови почти в полтора раза выше нормы. Таким спортсменам особенно необходимо использовать в своем рационе фосфолипидные добавки и изолят соевого белка.
ВИТАМИНЫ
Существует несколько витаминов, способных в соответствующей дозировке значительно изменять обмен холестерина. Некоторые из них могут иметь двойное применение: в малых количествах они выступают только в роли витаминов, а при увеличении дозировок действуют как "большие" лекарства, существенно влияющие на тот или иной обменный процесс. Термин "мегавитаминная терапия" относится как раз к таким витаминам. Рассмотрим их более подробно.
НИКОТИНОВАЯ КИСЛОТА ( витамин РР )
В начале 60-х гг. ученые выяснили, что большие дозы никотиновой кислоты способны снижать уровень холестерина в плазме крови. Клинические испытания этого препарата дали блестящие результаты: концентрация холестерина снижалась не только в плазме, но и в тканях. Никотиновая кислота значительно снижает уровень жирных кислот и триглицеридов (компонентов нейтрального жира).
Это достигается за счет блокирования спонтанного липолиза - выхода свободных жирных кислот и глицерина из подкожно-жировой клетчатки в кровь. Далее, она подавляет синтез холестерина в печени. Кроме того, никотиновая кислота обладает значительным сосудорасширяющим действием, что имеет огромное значение при лечении атеросклероза любой локализации. Это вещество - непременный компонент всех лекарственных препаратов, предназначенных для лечения заболеваний, связанных с сужением сосудов.
Никотиновая кислота уменьшает вязкость крови, повышая ее текучесть и способность "просачиваться" даже через склеротированные сосуды.
Под действием никотиновой кислоты значительно повышается содержание в крови соматотропного гормона - основного анаболического гормона организма. Это обуславливает ее анаболическое действие. Внутривенное введение никотиновой кислоты настолько сильно стимулирует надпочечники, что этот способ можно использовать для купирования приступа бронхиальной астмы. При постоянном введении ее происходит умеренная гипертрофия надпочечников, что приводит к повышению противовоспалительного и противоаллергического потенциала организма.
Никотиновая кислота заметно снижает артериальное давление (за счет сосудорасширяющего действия), особенно в тех случаях, когда оно повышено, а также оказывает заметное общеукрепляющее и общетонизирующее действие. Ее прием сопровождается ощущением бодрости и жаждой деятельности.
Под воздействием никотиновой кислоты сильно повышается кислотность желудочного сока, усиливается работа всех желез, улучшается пищеварительная способность желудочно-кишечного тракта и ускоряется продвижение по нему пищи. Следует, однако, отметить, что при язвенной болезни желудка и 12-перстной кишки применение никотиновой кислоты нежелательно, поскольку может вызвать обострение.
Большие дозы никотиновой кислоты усиливают процессы внутреннего торможения в центральной нервной системе за счет стимуляции синтеза серотонина - тормозного нейромедиатора. Некоторые психиатры применяют такой метод для лечения неврозов, нервной депрессии и даже шизофрении. Нелишне отметить, что никотиновая кислота снимает тягу к алкоголю и курению.
Совокупность все вышеуказанных свойств делает никотиновую кислоту весьма ценным средством для нормализации холестеринового обмена. Под действием ее происходит не только снижение скорости атеросклеротического процесса, но и обратное развитие мягких холестериновых бляшек, а также снижение избыточного содержания холестерина в клеточных мембранах.
Никотиновая кислота снижает содержание сахара в крови и может использоваться даже самостоятельно для лечения легких форм диабета. При тяжелых формах она применяется как вспомогательное средство и позволяет несколько уменьшить дозировки инсулина.
Никотиновая кислота стимулирует появление в организме большого количества лабильных метильных группировок (-СН3) и может вызвать ожирение печени. Чтобы этого не случилось, достаточно сочетать ее с витаминами, способными отдавать метильные группы: витамином U, B15, холином. Донором метила могут быть любые фосфолипиды, метионин и некоторые продукты питания, такие, например, как творог и капуста. Употребление любых доноров свободных метильных группировок позволит избежать побочных эффектов, присущих никотиновой кислоте.
Выпускается никотиновая кислота в таблетках по 50 мг, однако гипохолестеринемическое действие она начинает проявлять лишь в дозировках 3-4 г/сут. Поскольку препарат обладает сильным сосудорасширяющим действием, сразу принять такую большую дозу трудно, да и давление может упасть пусть не до критического уровня, но до ощущения дискомфорта. Поэтому прием никотиновой кислоты начинают постепенно. Вначале принимают по 50 мг 3 раза в день после еды. В ответ на прием препарата развиваются покраснение кожи, зуд, легкая сыпь, снижение артериального давления. Этих явлений не следует бояться, поскольку они проходят сами собой через 20 минут.
После приема никотиновой кислоты лучше полежать, особенно тем, кто склонен к пониженному давлению. Со временем организм адаптируется, и расширение сосудов под воздействием никотиновой кислоты становится все слабее и слабее, пока вовсе не сойдет на нет. Обычно это происходит через 7-10 дней; тогда можно увеличить дозу на 1 таблетку за прием. Затем следует подождать еще несколько дней, пока не прекратится сосудорасширяющая реакция, и так до тех пор, пока не достигнете суточной дозы в 3-4 г, которая вызывает рассасывание мягких атеросклеротических бляшек.
Некоторые авторы описывают клиническое применение намного больших доз никотиновой кислоты - до 9-12 г в сутки, причем не орально, а внутривенно. Такие дозы некоторые американские врачи применяют при лечении шизофрении. По их утверждениям, это дает хороший результат. Если подобное возможно, то никотиновую кислоту следует признать весьма нетоксичным соединением.
Следует лишь помнить, что никотиновая кислота повышает аппетит, и длительное применение больших доз может привести к нежелательному увеличению массы тела. Впрочем, такое побочное действие вполне может быть скорректировано диетой. В спортивной практике используется в основном сильное анаболическое действие больших доз никотиновой кислоты и ее способность при длительном применении повышать выносливость за счет гипертрофии надпочечников.
АСКОРБИНОВАЯ КИСЛОТА (витамин С )
Витамин С начал использоваться для лечения холестериноза относительно недавно, с 70-х гг. Его гипохолестеринемическое действие проявляется начиная с дозы 1 г в сутки. Предполагается, что основную роль в данном случае играет антиоксидантное действие витамина С. Вспомним, что без свободнорадикального окисления липопротеиды низкой плотности не могут включиться в атеросклеротическую бляшку. Хотя доза аскорбиновой кислоты, равная 1 г/сут, является общепринятой, некоторые авторы используют намного большие количества: от 3 до 10 г в сутки для человека с массой тела 70 кг.
Аскорбиновая кислота значительно усиливает действие всех других антиоксидантов, что позволяет использовать их в комплексе для лечения атеросклероза. Бета-каротин, считающийся одним из самых сильных природных антиоксидантов, вообще не действует в отсутствие витамина С. Действие аскорбиновой кислоты также может быть значительно, иногда в 2-3 раза, усилено при сочетании ее в равных пропорциях с витамином Р (рутин, кверцетин и др. биофлавоноиды). Это позволяет в одних случаях снизить дозу витамина С, в других - получить более выраженный клинический результат.
Нелишне напомнить, что витамин Р сам по себе является антиоксидантом, и его потенцирующее действие по отношению к аскорбиновой кислоте в основном обусловлено тем, что он замедляет ее окисление в тканях и, снижая их проницаемость, уменьшает скорость выведения витамина С из организма.
Антиоксидантное действие аскорбиновой кислоты не является единственным механизмом ее антиатеросклеротического эффекта. Она является сильным ингибитором гиалуронидазы - фермента, повышающего гидрофильность и общую проницаемость тканей. Блокируя гиалуронидазу, витамин С затрудняет проникновение холестерина в сосудистую стенку. Большинство авторов считают антигиалуронидазный механизм основной причиной антиатеросклеротического действия аскорбиновой кислоты. Как известно, атеросклероз поражает лишь крупные сосуды, стенка которых состоит в основном из коллагеновых волокон. Мелкие же сосуды, не содержащие коллагена, атеросклерозу не поддаются.
Аскорбиновая кислота является необходимым компонентом в синтезе коллагеновых волокон, поэтому введение ее в больших дозах делает коллагеновую стенку крупных сосудов более прочной и менее уязвимой по отношению к холестерину.
Витамин С значительно улучшает фосфолипидный обмен, тем самым препятствуя проникновению холестерина не только в сосудистую стенку, но и в клеточные мембраны, т.к. снижает их проницаемость для холестерина.
Однако прием аскорбиновой кислоты в больших дозах может служить лишь профилактическим средством по отношению к развитию общего холестериноза. Обратного развития уже образовавшихся атеросклеротических бляшек она не вызывает и накопившегося в тканях холестерина не выводит.
Сверхдозы витамина С (3-10 г/сут) значительно повышают выносливость и поэтому широко используются в спортивной практике. Прием аскорбиновой кислоты позволяет существенно сократить сроки восстановления после травм - ушибов, растяжений, вывихов, переломов. Послеоперационное сращивание костей и мягких тканей тоже заметно ускоряется при использовании больших доз аскорбиновой кислоты, особенно в сочетании с витамином Р и хлористым кальцием.
Выпускается аскорбиновая кислота в различных формах - начиная с драже по 50 мг и заканчивая большими таблетками, содержащими 2,5 г каждая. Заслуживает внимания такой препарат, как "аскорутин". Каждая его таблетка содержит равные дозы (по 50 мг) аскорбиновой кислоты и рутина (витамина Р). В последнее время получили распространение препараты эфиров и солей аскорбиновой кислоты, не раздражающие желудок (Эстер-С и другие)
ХОЛИН
Это вещество синтезируется печенью и входит в состав эндогенных фосфолипидов. Многие авторы утверждают, что антиатеросклеротическое действие фосфолипидов обусловлено исключительно содержанием в них холина. С учетом этой точки зрения становится понятным, почему фосфолипиды, получаемые с пищей, после переваривания и отщепления молекулы холина оказывают точно такое же антиатеросклеротическое действие, как и фосфолипиды, синтезируемые в самом организме.
Медицинская промышленность выпускает холина-хлорид в виде 20%-ного раствора для приема внутрь и 20%-ный раствор в ампулах для внутривенного введения (его предварительно разводят до 1%-ного раствора и вводят капельным путем). Холина-хлорид обладает значительным гипохолестеринемическим действием и позволяет даже добиваться некоторой регрессии мягких атеросклеротических бляшек.
Холин является эффективным средством для лечения заболеваний печени, особенно ее жировой дегенерации (алкоголизм, интоксикации и т.д.). При этом применение холина-хлорида помогает иногда добиться излечения буквально за 2 недели.
Он также значительно улучшает работу почек. Это одно из немногих соединений, способных улучшить функцию тимуса (вилочковой железы) и таким образом значительно поднять иммунитет, особенно тканевый (противораковый). Холин входит в состав клеточных мембран нервных клеток и принимает участие в образовании оболочек нервных стволов. Введение его сопровождается значительным улучшением памяти, умственной работоспособности, обучаемости. Во многих странах холина-хлорид используют как средство для лечения хронического переутомления и восстановления после больших физических нагрузок.
Холин-хлорид обладает хорошим общетонизирующим действием, а также несколько расширяет сосуды, улучшает кровообращение, снижает артериальное давление.
В нервной системе холин является предшественником ацетилхолина. Увеличивая содержание в нервных клетках и соответственно в двигательных структурах ацетилхолина, он увеличивает нервно-мышечную проводимость, повышает чувствительность, мышечную силу и выносливость.
В спортивно-медицинской практике холина-хлорид используется как недопинговое анаболическое средство, для восстановления после объемных физических нагрузок и ликвидации переутомления. Длительное применение холина-хлорида повышает выносливость за счет увеличения способности печени и почек утилизировать молочную кислоту.
ИОНООБМЕННЫЕ СМОЛЫ
Поскольку основным путем окисления холестерина в организме является образование желчных кислот, то представляется очень перспективным необратимое связывание их в кишечнике и выведение их из организма. При этом блокируется обратное всасывание желчи и возникает ответная реакция организма - усиление синтеза желчных кислот, а значит еще большее окисление холестерина в печени. Поскольку они необходимы для всасывания пищевого холестерина, их связывание приводит к тому, что он не всасывается и выводится с калом.
Из средств, необратимо связывающих желчные кислоты, очень хорошо зарекомендовал себя холестерамин (анионообменная смола в форме хлорида). Его назначают ежедневно внутрь по 12-24 г в сутки. Этот препарат вызывает значительное усиление катаболизма холестерина, а следовательно, снижение содержания его как в плазме крови, так и в атеросклеротических бляшках.
К слову сказать, любые желчегонные средства растительного или животного происхождения способны в некоторой степени стимулировать катаболизм холестерина.
В настоящее время идет изучение эффективности и безвредности для организма большого количества различных ионообменных смол, связывающих желчные клетки.
ГОРМОНЫ ЩИТОВИДНОЙ ЖЕЛЕЗЫ (тиреоидные гормоны)
Давно было замечено, что у людей с гиперфункцией щитовидной железы уровень холестерина в крови намного ниже нормы, и выглядят они значительно моложе своих лет. При пониженной же ее функции, наоборот, уровень холестерина всегда высок, и человек выглядит старше своих лет. С возрастом функция щитовидной железы постоянно снижается, и это вполне коррелирует с повышением содержания холестерина. Все вышесказанное дало основание начать попытки лечить холестериноз тиреоидными гормонами. В эксперименте они резко усиливают катаболизм холестерина в организме. Содержание его в плазме крови снижается на 30%.
Усиливается окисление холестерина в желчные кислоты и выведение его с калом.
К сожалению, тиреоидные гормоны резко увеличивают потребность тканей организма в кислороде, а склеротированные сосуды не всегда могут эту потребность удовлетворить. Молодые здоровые люди, которым гормоны щитовидной железы не очень-то и нужны, в малых дозах переносят их без каких-либо заметных побочных эффектов.
Люди же пожилого возраста с повышенным содержанием в крови холестерина, которым эти гормоны как раз необходимы, переносят их плохо из-за усиления противоречия между потребностями тканей в кислороде и способностью сосудов эту потребность удовлетворить. По той же причине возникают приступы ишемической болезни сердца, сердечные аритмии и т.д.
Вполне возможно, что в недалеком будущем будут созданы синтетические аналоги тиреоидных гормонов, которые будут сочетать гипохолестеринемический эффект с отсутствием тиреотропного, а пока клиническое применение таких гормонов ограничено. Они используются для лечения молодых и относительно здоровых людей с повышенным уровнем холестерина наследственного характера.
Довольно широко используются гормоны щитовидной железы в общей клинической практике при терапии ожирения в сочетании с препаратами, "смягчающими" негативное действие тиреоидных гормонов на сердечную мышцу.
В спортивной практике гормоны щитовидной железы (тироксин, трийодтиронин), а также препараты из высушенных щитовидных желез крупного рогатого скота (тиреомфин) применяются для уменьшения избыточной жировой массы. Проводится такое лечение очень осторожно, малыми дозами, под контролем врача.
Половые гормоны и их производные
На синтез половых гормонов расходуются всего 2-3% окисляемого холестерина, и стимулировать их синтез вроде бы нет особой необходимости. Однако сами по себе половые гормоны как андрогены, так и эстрогены, способны в значительной степени влиять на метаболизм холестерина в организме. При введении их извне сразу снижается содержание в крови холестерин и усиливается синтез фосфолипидов. Половые гормоны проявляют анаболический эффект и нормализуют кровоснабжение тканей.
Особенно сильным гипохолестеринемическим действием обладают женские половые гормоны - эстрогены. Сердечно-сосудистые (да и другие) заболевания, вызванные атеросклерозом, среди женщин встречаются гораздо реже, нежели среди мужчин. По причине более медленного развития атеросклеротического процесса женщины живут в среднем дольше, чем мужчины.
Делались многочисленные попытки лечить мужчин, больных тяжелыми формами атеросклероза, женскими половыми гормонами. Ежедневное введение им всего 1 мг синестрола снижало уровень холестерина плазмы крови и в 2 раза увеличивало содержание в крови альфа-липопротеидов. Мужчины, однако, не созданы для женских половых гормонов, и от такого лечения у них развивается множество побочных действий: импотенция, нервная депрессия т.д. Даже внешне они становились похожими на женщин.
В настоящее время делаются попытки создания синтетических аналогов эстрогенов, которые не обладали бы гормональным действием и в то же время благоприятно влияли бы на холестериновый обмен. Увенчаются ли они успехом - покажет будущее.
Анаболические стероиды при использовании под контролем врача в фармацевтических дозах могут оказывать положительное влияние на холестериновый обмен, снижать содержание холестерина плазмы крови и повышать уровень фосфолипидов. Они также могут и пользоваться для лечения сердечной недостаточности, инфаркт миокарда и их последствий. Масляные растворы анаболических стероидов с низкой андрогенной активностью применяются как в мужской, так и в женской кардиологии, особенно в реанимации.
АЭРОБНАЯ НАГРУЗКА
Аэробная нагрузка резко и сильно увеличивает катаболизм холестерина в организме. Буквально через 2 часа беговых нагрузок в умеренном темпе на 30% снижается уровень холестерина плазмы крови и примерно настолько же возрастает содержание альфа-липопротеидов.
Это отчасти можно объяснить активизацией функции надпочечников во время физической нагрузки. Расход холестерина на синтез гормонов коры надпочечников резко увеличивается. Повышение температуры тела во время аэробной нагрузки оказывает блокирующее действие на синтез холестерина в печени и, наоборот, стимулирует синтез фосфолипидов.
Развивающаяся двигательная гипоксия вносит свой весомый вклад в катаболизм холестерина. В условиях энергетического дефицита митохондрии за неимением глюкозы начинают поглощать жирные кислоты и холестерин, используя их в качестве источника энергии.
Содержание в крови соматотропного гормона при интенсивных физических нагрузках увеличивается в З-6 раз. Помимо мощного анаболического действия по отношению к белковой ткани, соматотропный гормон проявляет такое же мощное катаболическое действие по отношению к жировой ткани и холестерину. Это еще один механизм благоприятного воздействия аэробных нагрузок на холестериновый обмен. Не следует также забывать и об опосредованном им выбросе половых гормонов.
МИНЕРАЛЬНЫЕ КОМПОНЕНТЫ
Диета с высоким содержанием кальция способствует снижению уровня холестерина в крови. Легким гипохолестеринемическим действием обладают ионы магния и меди. Вопреки общераспространенному мнению, именно "жесткая", а не "мягкая" (и уж тем более не дистиллированная) вода способствует нормализации уровня холестерина в крови. С этой точки зрения употреблением минеральных вод в комплексном лечении (да и просто для профилактики атеросклероза) вполне оправдано.
ГИПОКСИЯ
Гипоксия - недостаток кислорода в тканях - обладает выраженным гипохолестеринемическим действием. Это наиболее сильный на сегодняшний день фактор, тормозящий развитие атеросклеротического процесса. Гипоксия вызывает усиление катаболизма холестерина при одновременном торможении его синтеза.
Долгожительство горцев объясняется прежде всего пониженным содержанием в воздухе кислорода, что приводит к гипоксии. На основании научных исследований, проведенных во всем мире, были сделаны выводы о крайне благоприятном воздействии умеренных доз гипоксии на обмен холестерина в организме. Она приводит к снижению содержания общего холестерина плазмы крови, к увеличению содержания альфа-липопротеидов и фосфолипидов.
Положительное воздействие гипоксии на холестериновый обмен усиливается в том случае, если она сочетается с легкой гиперкапнией (избытком углекислого газа). Углекислый газ к тому же оказывает мощное сосудорасширяющее действие. Положительное влияние аэробных нагрузок на липидный обмен во многом объясняется тем, что при этом возникает выраженная гипоксия - гиперкапния.
Разработано множество способов оказания гипоксического воздействия на организм с целью профилактики и лечения атеросклероза. Основное из них - это
1. Гипоксическая дыхательная тренировка. Система упражнений, включающая в себя задержки дыхания и специальные приемы, ограничивающие на время внешнее дыхание с целью вызвать гипоксию -гиперкапнию.
2. Аппаратное дыхание. Дыхание через специальные аппараты, обедняющие воздух кислородом и насыщающие его углекислым газом.
3. Дыхание через индивидуальные гипоксикаторы. Существуют портативные индивидуальные аппараты, дыхание через которые обедняет воздух кислородом и насыщает углекислым газом.
4. Дыхание в замкнутое пространство. Вдох и выдох при этом осуществляется в замкнутый мешок. Это приводит к постепенному падению во вдыхаемом воздухе содержания кислорода и возрастанию углекислого газа.
5. Дыхание через дополнительное "мертвое пространство".
6. Помещение в термокамеры, гермокабины и т.д. В спортивной практике гипоксическая дыхательная тренировка, а также аппаратные способы тренировок используются в основном представителями аэробных видов спорта для повышения выносливости. Гипоксическая дыхательная тренировка, однако, обладает хорошей способностью снижать посттренировочное утомление. Поэтому она может быть использована и представителями других видов спорта, в том числе силовых. 5-7-минутная тренировка способна уменьшить утомление после тяжелой силовой нагрузки как минимум на 30% безо всяких лекарств!
ЗАКЛЮЧЕНИЕ
Средства нормализации холестеринового обмена - огромная и многосторонняя тема, которую невозможно осветить в рамках одной статьи. Существует разгрузочно-диетическая терапия, которая заслуживает отдельного серьезного разговора. Разработаны хирургические способы лечения, блокирующие всасывание холестерина из желудочно-кишечного тракта.
Чрезвычайно перспективной является гемосорбция - очищение крови от холестерина путем пропускания ее через специальные очищающие колонки. Еще больше надежд внушают такие способы, как плазмо- и лимфосорбция. По эффективности им нет равных. Даже однократный сеанс вызовет рассасывание атеросклерозных бляшек и расширение суженных сосудов.
Существуют еще такие интересные методы лечения, как электрохимическое окисление холестерина, локальная экстракция его из стенок артерий различными экстрагирующими веществами. Также известны небезуспешные попытки делать прививки от липопротеидов низкой плотности, которые и вызывают развитие атеросклероза... И в заключение еще раз напоминаем, что нормальный уровень общего холестерина в крови составляет 150-250 мг/дл; липопротеидов высокой плотности (т. н. "хороший") - 45 мг/дл для мужчин и 55 мг/дл для женщин; триглицеридов - 20-150 мг/дл.
Познакомься с народом
Напишите мне
|

